Цель: изучение клинико-лабораторных особенностей течения множественных пороков развития у новорожденных.
Материалы и методы исследования
Описанный клинический случай сочетанных множественных пороков развития, ребёнка Н., в возрасте 1,5 месяца, находящегося в ОРИТ КГП «ОДКБ». Данному ребёнку было проведено комплексное обследование, в том числе R-графия ОГК и ОБП (Рис №1, №2), консультации специалистов, консервативное и оперативное лечение.
При поступлении жалобы: на отсутствие ануса в типичном месте, отсутствие мекония.
Из анамнеза заболевания: Ребенок болен с рождения. После рождения через 2 часа при осмотре выявлен у ребенка ВПР ЖКТ. Атрезия ануса со свищем. Экстренно переведен в ОРИТН. На обзорной рентгенографии органов брюшной полости газораспределение не нарушено. Горизонтальных уровней нет. Косультирован хирургом ОДКБ г. Караганды 31.01.19 г. выставлен предварительный диагноз: ВПР ЖКТ. Атрезия ануса с ректо-промежностным свищем. Рекомендовано: оперативное лечение в экстренном порядке после дообследования и предоперационной подготовки. В динамике в динамике отмечалось снижение диуреза, в связи с чем был установлен мочевой катетер. На 2 сутки на обзорной рентгенографии ОГК и ОБП в прямой и боковой проекции в динамике – газонаполнение кишечных петель достаточное. Признаков кишечной непроходимости нет. Повторно консультирован детским хирургом 01.02.19 г., проведена манипуляция. Под общим обезболиванием свищевой ход расширен, ход разбужирован, после чего получен меконий в большом количестве. Рекомендовано начать энтеральное питание под контролем усвоения. С 16:00 01.02.19г. отмечалось увеличение живота в объеме, вздутие, отсутствие перистальтики кишечника и стула. Снижение диуреза. Было принято решение временно отменить энтеральное питание. Проведена рентгенография ГК и БП в прямой и боковой проекции. По результатам исследования был выявлен свободный газ в брюшной полости. Выставлен диагноз: перфорация полого органа. Консультирован с зам. дир. ОДКБ, рекомендован перевод в ОДКБ для дальнейшего лечения. 02.02.19 г. – произведена лапаротомия. Ревизия органов брюшной полости. Резекция гипоплазированного участка сигмовидной кишки с микроперфорациями. Выведение сигмостомы. Санация, дренирование брюшной полости.
Находился в ОРИТ с 01.02.19 г. по 25.02.19 г. и с 03.02.19 г. с д/з: МВПР. ВПР ЖКТ. Атрезия ануса с ректо-промежностным свищем. Гипоплазия стенки сигмовидной кишки. Микроперфорация гипоплазированного участка сигмовидной кишки. Врожденный гидронефроз левой почки. В результате проведённого лечения, состояние удовлетворительное, переведён в общехирургическое отделение. 03.03.19 г. состояние ребёнка ухудшилось за счет диспепсических нарушений, по тяжести состояния был переведён в ОАРИТ на ИВЛ аппаратом HAMILTON-C3. На фоне проводимого лечения наблюдалась незначительная положительная динамика. На сегодня ребёнок сосет самостоятельно, заданный объем усваивает. Стул по стоме, желтый, кашицеобразный. Живот не вздут, мягкий при пальпации. Мочеиспускание свободное, диурез без стимуляции. Выписан домой 11.03.2019г.
Из анамнеза жизни: Ребёнок родился 31.01.2019 в 09:10. Вес при рождении 3950 г, рост при рождении 54 см., по шкале Апгар 8–9 б, от 4 беременности (1 беременность 2009 г. срочные роды, жив, жен, вес 2700гр, б/о. 2 беременность 2010 г. срочные роды, жив, жен, вес 3200г, б/о. 3 беременность – 2015 г. срочные роды, жив, муж, вес 4270 г, б/о. 4 беременность – 2019 г. данная.). На учете с 8 недель. В первой половине беременности в 16 недель в группе риска по б/х маркерам. Консультирована генетиком в 17–18 недель беременности. УЗИ плода от 18.09.18 г. закл.: беременность 19 недель + 4 дня. Тазовое предлежание плода. Выраженный гипертонус матки. По рекомендации гинеколога по месту жительства с целью снижения тонуса мускулатуры матки применяла свечи Утрожестан. Во второй половине беременности на фоне анемии легкой степени, принимала препараты железа (гинотардиферон по 1 таб х 2 р/д). В сроке 26 недель перенесла острый ринофарингит. Внутриутробно ВПР ЖКТ не выявлено.
Объективные данные при поступлении в ОРИТ: состояние ребенка очень тяжелое, за счет врожденного порока развития ЖКТ. В сознании, на осмотр реагирует повышением двигательной активности, болезненная гримаса на лице, постанывает. Глаза открывает, взгляд фиксирует. Кожные покровы пастозные, бледно-розовые, чистые от высыпаний. Кожная складка расправляется. Отмечается акроцианоз. Дыхание пуэрильное, проводится по всем полям, хрипов нет. Перкуторно легочный звук. Тоны сердца приглушены, нечистота сердечных тонов. Живот увеличен в объеме, вздут, в акте дыхания не участвует, глубокой пальпации не доступен. Мочится по катетеру, моча светлая, диурез снижен. Пуповинный остаток лигирован.
02.02.2019 00:25 под эндотрахеальным наркозом после соответствующей обработки операционного поля произведена срединная лапаротомия, вскрыта брюшная полость. По вскрытии получен воздух и меконий. Произведена ревизия органов брюшной полости. При ревизии отмечается расширенная сигмовидная кишка, отмечается выраженная гипоплазия стенки сигмовидной кишки с микроперфорациями. Учитывая вышеописанное, произведена резекция гипоплазированного участка сигмовидной кишки с микроперфорациями. Выведение концевой сигмостомы. Произведена санация брюшной полости. Малый таз дренирован через отдельный разрез. Послойно швы на рану. Наложена асептическая повязка.
Проведённое исследование за наблюдаемый период
Лабораторные показатели:
Группа крови О(I) первая Rh+ положительная.
ОАК от 02.02.2019г.:Hb 167 г/л, эрит. 4,8•1012/л, цп – 0,9, лейк. – 17,3*109/л, тромбоциты – 269•109/л, нейтрофилы – 58 %, палочкоядерные – 4 %, эозинофилы – 3 %, лимфоциты – 34 %, моноциты – 1 %, гематокрит – 46,7 %, СОЭ – 3 мм/ч.
ОАК от 10.03.2019 г.: Hb 100 г/л, эрит. 3,5•1012/л, цп-0,9, лейк. – 15,5•109/л, тромбоциты – 551•109/л, нейтрофилы – 11,9 %, палочкоядерные – 4 %, эозинофилы – 8,6 %, лимфоциты –71,3 %, моноциты – 8 %, гематокрит –3 1,9 %, СОЭ – 16 мм/ч.
Коагулограмма от 02.02.2019г.: ПВ – 18 секунд; ПТИ – 63; МНО – 1,62; фибриноген – 2,7 мг/л; тромбиновое время – 21 с; АЧТВ – 51 с.
Биохимический анализ крови от 02.02.2019 г.: Общий белок – 49,0; АЛАТ – 9,0 u/l; Билирубин прямой – 9,0; Билирубин общий – 75; АСАТ – 119,0 u/l; К – 5,2 ммоль/л.; Ca – 1,2 ммоль/л; Na – 106 мг/л; Глюкоза – 11,8 ммоль/л; Мочевина на анализаторе – 4,9 ммоль/л; Креатинин – 104,00 мкмоль/л; «C» реактивный белок – 1,6.
ОАМ от 02.02.2019 г.: лейкоциты – 4–5 ед/мл ; примечания – относительная плотность – м/м; кол-во – 6 г ; цвет – жел.; прозрачность – мутн.; белок – 0,83 г/л; эритроциты неизмененные – 8–10 ед в п.з.; оксалаты+.
ОАМ от 03.03.2019г.: лейкоциты – 2–4ед/мл; примечания – относительная плотность – м/м; кол-во – 15 г; цвет – с/ж; плоский эпителий – 2–3ед/мл; прозрачность – сл/мутн; белок – нет.
Проба Кумбса от 06.02.2019г.: – отрицательно;
ИФА от 06.02.2019г.: гепатит В-отр, гепатит С-отр.
Инструментальные исследования:
УЗИ брюшной полости, малого таза (наличие жидкости) (04.02.2019)
Заключение: ВУИ, ССЖ.
УЗИ почек (04.02.2019)
Заключение: Признаки гидронефротической трансформации лев почки.
Нейросонография (04.02.2019) Заключение: Гипоксическое повреждение. Начальная ликворная гиперсекреция слева.
Нейросонография (03.03.19 г.) закл.: Данных за геморрагическое повреждение нет. Состояние после гипоксического повреждения. Незначительная вентрикулодилятация.
ЭКГ (04.02.2019) закл.: Синусовая тахикардия. Выраженные метаболические изменения в миокарде. Умеренное удлинение QT.
Эхокардиография (06.02.2019) Заключение: Заключение: МАРС: открытое овальное окно, дополнительные хорды левого желудочка. Диастолическая дисфункция обоих желудочков.
ЭКГ (13.02.2019) закл.: Синусовая аритмия. Умеренная нагрузка на правый желудочек. Метаболические изменения в миокарде, положительная динамика зубца T.
ЭКГ от 18.02.2019г. закл.: Синусовая брадикардия. Нагрузка на левое предсердие.
ЭКГ от 04.03.19 г. закл:. Синусовая аритмия, склонность к брадикардии. Умеренная нагрузка на левое предсердие. Метаболические изменения в миокарде. Удлинение QT.
Рентгенография обзорная органов грудной клетки (1 проекция) (21.02.2019) Закл.: На обзор. R-грамме гр.кл. от 21.02.19г. легочные поля равномерно прозрачны, с/рисунок не усилен, корни перекрыты срединной тенью.купол диаф-мы ровный, синусы плевры свободны. Соч смещено за счет укладки вправо, гиперплазия в/ж-зы 2ст.
Рентгенография обзорная органов грудной клетки (1 проекция) (25.02.2019) Закл.: На обзор. R-грамме гр.кл.+бр. полости от 25.02.19 г. (на месте, лежа) легочные поля прозрачные, умеренно вздуты. Корни перекрыты срединной тенью. Купол диаф-мы и синусы плевры б/о. Соч не смещено, гиперплазия в/ж-зы 2ст. Бр. полость с большим кол-вом газов в ЖКТ.
Рентгенография ОГК и ОБП от 03.03.19 г.
1) На обзор. R-грамме бр. полости от 3.03.19 г. бр. полость увеличена за счет большого кол-ва газов в ЖКТ, умеренного вздутия петель киш-ка, без горизонтальных уровней. Свободный воздух в бр. полости не определяется.
2) Легочные поля равномерно прозрачны. С/рисунок не усилен, Корни за соч. Диаф-ма и синусы плевры дифференцированы. Соч на месте, гиперплазия в/ж-зы 2 ст.
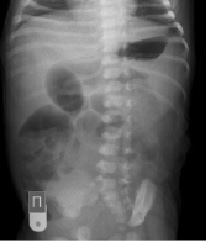
Рис. 1
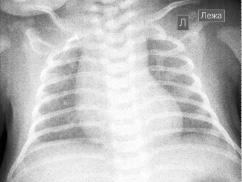
Рис. 2
Консультации специалистов
Кардиолог (18.02.2019) Заключение: Вторичная кардиопатия. МАРС (открытое овальное окно, дополнительные хорды левого желудочка) НК0–1ст. ФК-1ст. Рекомендовано: в\в Вит В1, В6 0.3мл. N 10. в\вРибоксин 1.0 N-10.
Нефролог (13.02.2019 16:03) Заключение: Острое почечное поражение, стадия R-I. СКФ 11–25 мл/мин
Неонатолог (04.02.2019 10:02) Заключение: Основной: МВПР. ВПР ЖКТ. Атрезия ануса с ректо-промежностным свищем. Гипоплазия стенки сигмовидной кишки. Микроперфорация гипоплазированного участка сигмовидной кишки. Врожденный гидронефроз левой почки.
Осложнение: Перфорация. Каловый перитонит. Острое почечное повреждение. ДВС-синдром в стадии гипокоагуляции. Сопутствующий: Постгеморрагическая анемия легкой степени тяжести. Физиологическая желтуха новорожденного. Операции: Лапаротомия. Ревизия органов брюшной полости. Резекция гипоплазированного участка сигмовидной кишки с микроперфорациями. Выведение сигмостомы. Санация, дренирование брюшной полости 02.02.2019.
Офтальмолог (04.02.2019) Заключение: Диагноз: Н35,0 Ангиопатия сетчатки, ретинальные кровоизлияния. Дицинон 12.5 % в/м по 0.5 мл № 3 общая гемостатическая терапия.
Кардиолог (06.02.2019): Заключение: МАРС: открытое овальное окно, дополнительные хорды левого желудочка. Диастолическая дисфункция обоих желудочков. Заключение: Вторичная кардиопатия. МАРС (открытое овальное окно, дополнительные хорды левого желудочка) НК0–1ст. ФК-1ст.
Проведённое лечение в ОРИТ: Операции: Лапаротомия. Ревизия органов брюшной полости. Резекция гипоплазированного участка сигмовидной кишки с микроперфорациями. Выведение сигмостомы. Санация, дренирование брюшной полости 02.02.2019.
Консервативное лечение:
– Диета – дробное энтеральное питание, под контролем усвоения;, режим – открытая реанимационная система;
– Обезболивание в послеоперационном периоде: анальгин 50 % + димедрол 1 % по 0,1 мл×2 р/д.;
– Антибактериальная терапия: амоксиклав 200 мг×2 р/сут.; ванкоген 10мг/кг/сут + инванз 20 мг/кг/сут; гентамицина сульфат 4 % 0.6 мл 1 р/д; метронидазол 0,5 % 6мл×3 р/д;
– С противогрипковой целью – флуконазол (микосан) 12 мг/кг/сут в\в;
– С гемостатической целью – этамзилат 12.5 % 0,8 мл + Амри-К 0,5 мг×1 р/д. №3;
– С целью снижения секреции желёз желудка – фамотидин (Квамател) 2.5мг×2 р/д.;
– Заместительная терапия недостаточности экзокринной функции поджелудочной железы – панкреатин (Пангрол) капсулы 800мг×4 р/д;
– Заместительная терапия недостаточности экзокринной функции печени – Урсозим по 40 мг (peros×1 р/д. №3.
– ИТ в режиме парентерального питания глюкозо-солевыми смесями + Аминовен 10 %.
– С кардиотонической целью: дофамин 4 % 1.3 мл + NaCl 0,9 % 19 мл×1 р/д. 2 д.
– С целью устранения нарушений нервно-мышечной передачи: прозерин 0.1 мл×1 р/д.
– С целью седации – фенобарбитал 5 мг×2 р;
Трансфузионная терапия:
– С целью возмещения дефицита факторов коагуляционного гемостаза – СЗП: л/ф, 100 мл №6, криопреципитат 0(I) первая Rh(+) положительный, 60 мл № 2.
– С целью возмещения анемии: эритровзвесь 0(I) Первая Rh(+), 100 мл №1.
– С целью поддержания гемодинамики: раствор альбумина 20 % 0(I) первая Rh(+) положительный, 50 мл №4.
Результаты исследования и их обсуждение
На фоне проведённого лечения состояние ребёнка незначительно улучшилось, но учитывая сочетание врождённых пороков развития и развившиеся осложнения качество жизни очень снижено. Аноректальные пороки представляют собой широкий спектр аномалий развития нижних отделов пищеварительного тракта. В этой группе наиболее частыми пороками являются атрезия аноректального отдела кишечника [1,2]. Популяционная частота их колеблется от 1 на 1500 рождений до 1 на 5000 рождений. В структуре пороков аноректального отдела почти половину случаев составляют атрезии/стенозы анального отверстия без свища (45.4 % от всех случаев порока), в то же время самой редкой формой являются атрезии/стенозы прямой кишки со свищом (8,16 %). В целом чаще поражается анальный отдел (77,45 %) по сравнению с ректальным отделом. Значимым остаётся тот факт, что ААО встречаются не только в изолированном виде, но и сочетаются с врождёнными пороками развития других органов и систем, что значительно утяжеляет общее состояние больного ребёнка [3]. Наиболее часто встречаются сочетание с ВПР сердечно-сосудистой системы (30 %), пищеварительной системы (26,7 %) и мочеполовой системы (20,3 %) [4, c 65]. Одно из самых крупных исследований проведено в 2008 году S.W. Mooreetal в Африке, которое включило данные о 1401 пациенте ААО. Согласно результатам исследования наиболее частыми ассоциациями являются сочетания с пороками мочеполовой системы (30,7 %), затем идут пороки костно-мышечной системы (20,2 %), сердечно-сосудистой системы (19 %), пищеварительной (17,2 %) и нервной (8,6 %) систем [4, с 67]. Пороки мочеполовой системы, по разным данным, встречаются в 38–74 % случаев. Аномалии почек представлены чаще всего гидронефрозом, агенезией почек, обструкцией лоханочно-мочеточникового сегмента. Учитывая высокую частоту сочетаний таких аномалий, некоторые исследователи рекомендуют сделать клиническое обследование урогенитальной системы у детей с ААО обязательным. Пациентам с ААО проводить цистоуретрографию и экскреторную урографию [4, с. 68].
Основной задачей при данной патологии – ранняя диагностика и путём срочного оперативного вмешательства восстановление анального отверстия для выхода каловых масс. Если форма атрезии ануса с ректо-промежностным свищем и каловые массы выходят, то оперативное вмешательство назначается в плановом порядке, после полного обследования и предоперационной подготовки. В случае атрезии ануса с безвищевой формой, после подтверждения диагноза, ребёнка экстренно переводят в оперативный блок [5, c 18]
В результате проведённого анализа был установлен клинический диагноз – ВПР ЖКТ: атрезия ануса, свищевая форма. Порок развития толстого кишечника (дисплазия мышечного слоя,) линейный разрыв кишечника. Каловый перитонит. Вторичная кардиопатия. МАРС(открытое овальное окно, дополнительные хорды левого желудочка) НК0–1ст.ФК-1ст. Врожденный гидронефроз левой почки. Перинатальное поражение ЦНС, острый период. Белково-энергетическая недостаточность легкой степени. На фоне проводимого лечения состояние ребёнка незначительно стабилизировалось. В динамике через 6 месяцев запланирован второй этап оперативного вмешательства с целью удаления сигмостомы.
Выводы
Учитывая акушерский анамнез матери, не выявленные пороки развития плода при УЗИ-скринингах, угрожающие состояния для плода во время беременности стали основными факторами рождения ребёнка с пороками развития. На основе проведённого лечения состояние ребёнка относительно улучшилось, но учитывая сочетанную патологию и развившиеся осложнения, качество жизни ребёнка значительно снижено. Через представленный клинический случай мы отразили сложность ведения пациентов с множественными пороками развития, что является очень актуальным для современной медицины.
Библиографическая ссылка
Кизатова С.Т., Бусова Т.В., Здорнов М.О., Ахметова Н.А. ОСОБЕННОСТИ ВЕДЕНИЯ НОВОРОЖДЕННЫХ С МНОЖЕСТВЕННЫМИ ПОРОКАМИ РАЗВИТИЯ // Научное обозрение. Педагогические науки. 2019. № 5-3. С. 75-80;URL: https://science-pedagogy.ru/ru/article/view?id=2198 (дата обращения: 09.04.2026).


 science-review.ru
science-review.ru