Сегодня Россия переживает затянувшийся процесс реформирования национальной системы здравоохранения. Несмотря на многочисленность национальных проектов в данной сфере, удовлетворенность качеством оказания медицинской помощи сохраняет свои низкие показатели, заметно снижая качество жизни населения. В этой связи представляет интерес европейский подход к определению основных задач и ценностей сферы охраны здоровья, поскольку западный опыт развитых стран демонстрирует существенный прогресс в этом направлении [1, 2].
С этой целью мы провели комплексный анализ обзора современных исследований по данной проблеме, а также международных нормативных актов, регулирующих общественные отношения в области охраны здоровья.
Современные исследования демонстрируют скептическое отношение населения России к врачам общей практики. Так, по мнению пациентов, только третья часть врачей в процессе профессионального общения проявляет реальное сочувствие, интерес к состоянию здоровья и успеху лечения (рисунок) [3].
В этой связи представляет интерес европейский взгляд на данную проблему, поскольку развитые страны Европы и США шагнули далеко вперед в этом направлении и решают проблемы в рамках реформирования своих национальных систем охраны здоровья в совсем ином контексте [4, 5]. Безусловно, определяющим основные задачи любых национальных социальных сфер и, в частности, в области охраны здоровья, международным документом является Всеобщая декларация прав человека (1948 г.). Те специалисты в области охраны здоровья, которые в своих размышлениях руководствуются принципами этики, признают необходимость того, чтобы инициативы в сфере здравоохранения учитывали общий контекст развития, включая сокращение масштабов нищеты, контроль за состоянием окружающей среды и обеспечение прав человека, гендерное равенство и глобальную безопасность [6, 7]. Такие этически обоснованные инициативы подтверждают определение здоровья, данное в Уставе ВОЗ, и признают, что здоровье является как средством для достижения других целей развития, так и самоцелью.
Ряд исследователей, традиционно рассматривающих поддержание уровня здоровья населения как основную цель системы здравоохранения, отмечают синергетические взаимосвязи между здоровьем и другими социальными аспектами (таблица).
В связи с этим для достижения целей социального и экономического развития, справедливости и безопасности в обществе в целом, и в структуре охраны здоровья населения, в частности необходимо определить обязанности, обязательства и ответственность‚ а также способы их предписания отдельным лицам, группам или социальным институтам.
Особое значение в плане приоритета приобретает, безусловно, ответственность правительств и различных сфер общества, в частности сферы здравоохранения. Современных исследователей в проблемном поле организации здравоохранения и социологии медицины больше всего интересует контекст, в котором должны действовать правительства и другие заинтересованные стороны в их попытках удовлетворить потребности в медицинской помощи и другие потребности населения. Возникающие при этом конкретные ситуации порождают специфические формы ответственности, которая может ложиться на различные заинтересованные стороны. Обычно степень ответственности возрастает в той мере, в какой некто получает больше возможностей контролировать данную ситуацию.
Многочисленные зарубежные исследования посвящены изучению роли социальной поддержки пожилых людей. Социальные сети на западе персонально предоставляют пожилым людям общение, практическую помощь и полезные советы. Кроме того, было доказано, что пожилые пациенты с семейным статусом, друзьями и другими коммуникациями находятся в лучшем психологическом состоянии по сравнению с теми, у кого мало или нет поддерживающих социальных контактов. В этом контексте большое значение приобретают государственные социальные программы, направленные на интеграцию пожилых людей в социум, выполняющие роль «формальной опоры».
По признанию большинства исследователей система охраны общественного здоровья – одно из величайших достояний развитых государств, предусматривающая многофакторные (экономические, финансовые, организационные, социальные) инвестиции правительства. Ранняя профилактика, которая является относительно недорогой, может предотвратить тяжелые и дорогостоящие проблемы государства в области здравоохранения [8, 9].
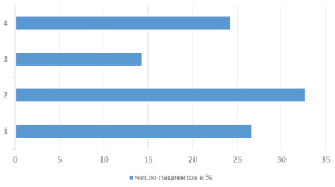
Результаты опроса пациентов (общее число респондентов 2 242 чел.) (Варианты ответов: 1 – «Когда к врачу приходит на прием пациент, он хочет от него поскорее избавиться, чтоб не надоедал», 2 – «Когда к врачу приходит на прием пациент, он хочет помочь ему вылечиться», 3 – «Когда к врачу приходит на прием пациент, он интересуется и хочет попробовать какое-нибудь новое лечение и посмотреть результат», 4 – «Когда к врачу приходит на прием пациент, он ничего не хочет»)
Примеры синергетических взаимосвязей между здоровьем и социальными аспектами
|
Здоровье |
Социальные явления |
Характеристика синергетических связей |
|
Нищета |
Плохое состояние здоровья особенно сильно сказывается на бедных, а внезапно возникающие проблемы со здоровьем за- гоняют людей в еще большую нищету (эффект так называемой «медицинской ловушки для нищих») |
|
|
Уровень смертности и уровень заболеваемости |
Необходимость облегчить бремя суперсмертности и суперза- болеваемости малоимущих слоев населения |
|
|
Социальное окружение |
Влияние на здоровье социального окружения и «социальных детерминант здоровья» |
|
|
Категории неравенства |
Сохраняющееся «де-факто» неравенство между мужчинами и женщинами, регионами, этническими группами, городскими и сельскими районами, а также неравенство в юридическом статусе |
В начале своего развития США в своей конституции признали роль правительства в защите здоровья населения, и после того практически каждая конституция европейского государства ссылается на это как на «положение о всеобщем благосостоянии». Общественное здравоохранение способствует благополучию всего населения, обеспечивает его безопасность и защищает его от распространения инфекционных заболеваний и экологических опасностей, и помогает обеспечить доступ к безопасному и качественному уходу в интересах населения [10, 11].
Ответственность правительства за общественное здравоохранение выходит за рамки добровольных видов деятельности и услуг, включая такие, как карантин, законы об обязательной иммунизации. Правильная социальная политика государства поощряет граждан делать то, что приносит пользу их здоровью (например, физическая активность) или создает условия для поддержания хорошего здоровья и требует определенных действий (например, проблема безопасности пищевых продуктов).
Проведенный обзор специальных источников позволил выделить следующие современные вызовы глобальной справедливости по отношению к здоровью. Именно глобальные масштабы существенных неравенств в обеспечении медицинской помощью ставят вопрос о равенстве и глобальной справедливости. Можно выделить следующие аспекты в данном подходе:
1. Доступ к жизненно необходимым лекарствам и медицинским услугам. Общественное здравоохранение ориентировано в целом на все население. Цель такого подхода очень отличается от подхода, основанного на фокусировании на пациентах или клиентах, который учитывает потребности или проблемы отдельного человека. Поскольку деятельность в области общественного здравоохранения основана на потребностях сообщества, ресурсах, финансировании и поддержке, услуги в области здравоохранения различаются в разных системах общественного здравоохранения. В то же время в общие программы интегрированы услуги, связанные, со здоровьем матери и ребенка, экологическим здоровьем, подготовкой к чрезвычайным ситуациям, профилактикой заболеваний, контролем и эпидемиологией, здоровым образом жизни.
2. Стандарты медицинской помощи при проведении международных медицинских исследований. Клинические исследования направлены на решение относительно простой и чрезвычайно важной задачи: как определить, является ли одно медицинское вмешательство лучше, чем другое, обеспечивает ли он больший клинический эффект и / или представляет меньше рисков? Клиницисты могут ответить на эти вопросы, опираясь на компьютерные модели, тем самым избегая зависимости от клинических исследований и этических проблем, которые он поднимает. До этого дня клинические исследователи начинают с тестирования потенциальных новых медицинских вмешательств в лаборатории и часто на животных. Исследования на людях обычно представляют собой определенный риск для субъектов независимо от того, сколько лабораторных и животных тестов им предшествовало. Таким образом, процесс сбора данных для улучшения здоровья и благополучия предоставляет объектам исследований риски для будущих пациентов. Эти исследования, таким образом, являются ярким примером важной этической проблемы, которую ставят клинические исследования: когда допустимо подвергать субъектов исследования рискам?
3. Защита уязвимых популяций населения. Итоговый документ Всемирного саммита 2005 г., принятый Генеральной ассамблеей Организации Объединенных Наций, выражает решимость государств – членов ООН содействовать «достижению дальнейшего прогресса в деле продвижения прав человека, которыми обладают коренные народы мира», «уделять особое внимание правам человека, которыми обладают женщины и дети, всячески поощрять их» и признавать необходимость того, чтобы инвалиды в полной мере могли пользоваться своими правами без дискриминации [12]. Было также отмечено, что поощрение и защита прав людей, принадлежащих к национальным или этническим, религиозным и языковым меньшинствам, содействуют политической и социальной стабильности и миру и увеличивают культурное разнообразие и наследие общества.
4. Определение приоритетов при проведении клинических исследований. Можно попытаться решить этическую проблему, ограничив клинические исследования в медицинских учреждениях, предлагая экспериментальные вмешательства пациентам, которые хотят их попробовать. Такой подход, который имеет значение для оценки вмешательств в процессе попытки помочь отдельным пациентам, может иметь смысл для сравнения двух или более вмешательств, которые широко принимаются и уже используются в клинических целях. Напротив, этот подход создает огромные научные и практические проблемы в отношении тестирования новых вмешательств. Какую дозу следует использовать? Как часто следует принимать новый препарат? Что еще более важно, такой подход может не дать достоверной информации о том, является ли новое лечение полезным или вредным до тех пор, пока сотни, возможно, тысячи людей не получат его. Клинические исследования предназначены для решения этих проблем путем систематического выявления небольшого числа лиц, в том числе очень больных, для новых методов лечения [13, 14].
5. Пересадка органов и «медицинский туризм». Медицинские туристы выезжают за пределы страны в поиске тех медицинских услуг, которые недоступны в их стране в силу недостаточного развития медицинских технологий или неких религиозных или даже правовых запретов (лечение стволовыми клетками, трансплантация, эвтаназия и т.п.) [15].
Для интеграции европейских ценностей качества жизни, связанного со здоровьем, необходимо формирование определенной культуры здоровья, социальной моды на здоровый образ жизни у различных страт населения на уровне государственных программ. В то же время большое значение приобретает формирование определенных социально-психологических компетенций у медицинских специалистов, прежде всего врачей, которые, непосредственно предоставляя медицинские услуги, ассоциируются у пациентов со всей системой здравоохранения в целом [16].
В этом контексте, безусловно, должно уделяться особое внимание интеграции в учебные программы профессионального образования программ по биоэтике, не только на стадии обучения в вузе, но и в рамках всего непрерывного профессионального образования. Международный опыт обучения биоэтике специалистов в области здравоохранения демонстрирует значимые результаты в этом направлении, о чем свидетельствуют материалы международных конференций по биоэтике и медицинскому праву, организуемых Международной сетью кафедр биоэтики ЮНЕСКО и Международной ассоциацией медицинского права. Сама тенденция образования отдельных юнит-отделений Международной сетью кафедр биоэтики ЮНЕСКО демонстрирует интерес к биоэтическим образовательным программам у стран Азии, Африки, Индии: за последние 2 года было открыто более 20 юнит-отделений только в медицинских вузах Индии. В то же время в России открыты только 2 отделения: в Санкт-Петербурге и Волгограде. Методическая система обучения этическим ценностям основана на международных декларациях и конвенциях, в том числе в большинстве своем ратифицированных Российской Федерацией и формально интегрированных в текущее законодательство России. Но на практике низкий уровень этической и правовой культуры врачей и пациентов приводит к значительному росту правовых конфликтов в этой области общественных отношений. При этом, как показывает анализ современных исследований, в том числе основанных на обзоре судебной практики в этом поле, большинство правовых конфликтов возникают именно в морально-этическом поле [17, 18].
Формирование этических ценностей в рассматриваемом контексте, по мнению ряда современных специалистов и ученых в области биоэтики, необходимо начинать с первых курсов обучения медицинских специалистов [19, 20]. Для стимулирования биоэтического образования студентов медицинских вузов ЮНЕСКО была создана студенческая организация внутри Международной сети кафедр биоэтики – Bioethics Wings, в свою очередь интегрированная в Международную ассоциацию студентов-медиков (США).
Другой аспект формирования биоэтического мышления врачей – эффективность созданных этических комитетов, так успешно зарекомендовавших себя в Европе и США, и до сих пор не пользующихся популярностью среди пациентов и врачей в России, особенно на уровне регионов [21–23]. Для эффективности работы этических комитетов (на уровне медицинских организаций и регионов) также необходима серьезная психолого-педагогическая поддержка в рамках непрерывного профессионального образования медицинских специалистов [24, 25].
Выводы
Проведенный анализ современных исследований по обсуждаемой проблеме показал социальную и этическую значимость современных международных инициатив в сфере здоровья, ориентированных на общество в целом и отдельные популяции, поскольку они являются действенным инструментом для достижения целей социального и экономического развития, справедливости и безопасности нации [26–28]. Важным элементом интеграции международного опыта в методическую систему реформирования национальной системы здравоохранения России является оптимизация биоэтического контента в системе психолого-педагогического сопровождения непрерывного профессионального образования медицинских специалистов [29–31].
Библиографическая ссылка
Бессонов И.П., Афонин А.А., Доника Е.С. КАЧЕСТВО ЖИЗНИ, СВЯЗАННОЕ СО ЗДОРОВЬЕМ: ЕВРОПЕЙСКИЕ ЭТИЧЕСКИЕ ЦЕННОСТИ // Научное обозрение. Педагогические науки. 2018. № 1. С. 5-9;URL: https://science-pedagogy.ru/ru/article/view?id=1733 (дата обращения: 06.06.2026).


 science-review.ru
science-review.ru