Scientific journal
Научное обозрение. Педагогические науки
ISSN 2500-3402
ПИ №ФС77-57475
THE CHARACTERISTIC OF FUNCTIONAL, RADIOLOGICAL AND LABORATORY INDICATIONS FOR COMMUNITY NON-HOSPITAL PNEUMONIA IN YOUNG PEOPLE
Актуальность внебольничных пневмоний (ВП) определяется тяжестью клинического течения, наличием тяжелых осложнений, длительной не трудоспособностью, склонностью к эпидемическому распространению, угрозой летальных исходов, поэтому требуется совершенствование лабораторных методов исследования с внедрением экспресс-методов верификации бактериальных и вирусных агентов, определение особенностей клинической картины вирусно-бактериальных пневмоний, обоснование включения в схему этиотропного лечения противовирусных средств [1]. Появление новых штаммов микроорганизмов, устойчивых к антибиотикам растет. Современные лекарственные средства помогают избежать тяжелых осложнений и вылечить практически любые формы воспаления легких без последствий. Однако необходимо помнить, что для эффективного лечения и успешной профилактики осложнений терапией данного заболевания должен заниматься специалист. Все эти трудности формируют необходимость создавать новые медицинские препараты, а также совершенствовать уже имеющиеся знания о причинах и факторах риска пневмоний различной этиологии [2].
Пневмонии – это группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных(преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с наличием внутриальвеолярной экссудации, обнаруживаемым при физикальном и рентгенологическом исследованиях, а также выраженными в различной степени лихорадочной реакцией и интоксикацией. Согласно международной классификации болезней пересмотра 1992 года пневмония классифицируется по этиологическому принципу (R.G.Wunderink, G.M. Mutlu):
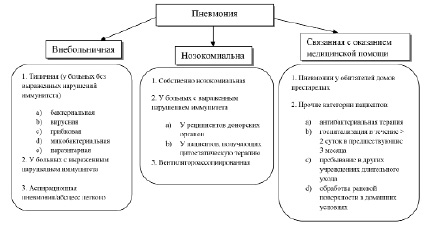
Существенное значение в этиологии имеют так называемые атипичные микроорганизмы, на долю которых в сумме приходится от 8 до 30% случаев заболевания: Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila
К редким возбудителям относятся: Haemophilusinfluenzae, Staphylococcus aureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии. Среди других возбудителей нередко упоминается респираторные вирусы: вирусы гриппа А и В, парагриппа, аденовирус и респираторно-синцитиальный, коронавирус, вирус птичьего и свиного гриппа, метапневмовирус и др.[3, с. 8].
Лечение ВП может быть условно разделено на три главных направления:
Этиотропная терапия направлена на подавление бронхолегочной инфекции и других внелегочных её очагов. Основу лечения составляют антибиотики и дезинтаксикационная терапия и от их своевременного и адекватного проведения зависит благоприятное течение и исход болезни. В качестве препаратов рекомендуется два класса антибиотиков группа пенициллина и макролиды, применяются также антибиотики широкого спектра действия.
Патогенетическая и симптоматическая терапия. Для оптимизации легочной вентиляции и поддержания бронхиальной проходимости рекомендуется полусидячее положение больного. При упорной задержке мокроты и нарастании дыхательной недостаточности необходима эндобронхиальная санация вплоть до санационной бронхофиброскопии. Назначают бронхорасширяющие, муколитические и отхаркивающие средства, а также противовоспалительные и жаропонижающие [4].
Целью нашего исследования явилось изучение функциональных, рентгенологических и лабораторных показателей у лиц молодого возраста на фоне развития внебольничных пневмоний.
Материалы и методы исследования
Исследование проводилось на базе ФГКУ «416 ВГ» МО РФ. Оценены результаты функциональных и лабораторных показателей у 14 больных (мужчины, средний возраст 19±2) с диагнозом внебольничная пневмония. Лабораторные исследования проводились с помощью биохимического анализатора Ellips и гематологического анализатора SysmexXP-300. Материалом для бактериального посева служили мазок из зева, мокрота, смывные воды бронхов. Компьютерная томография проводилась на аппарате Toshiba Aquilion 16, рентгенография на Jumong M.
Результаты исследования и их обсуждение
В ходе исследования все обследуемые пациенты были поделены на две группы: курящие и некурящие. С ними были проведены пробы Штанге-Генчи и Серкина. Результаты представлены в табл. 1,2.
Проба Штанге: обследуемый находится в положении сидя, делает глубокий вдох и выдох, а затем глубокий вдох и задерживает дыхание. Норма 40–60 с для не спортсменов, 90–120 с для спортсменов.
Проба Генчи: обследуемый находится в положении сидя, делает глубокий выдох и задерживает дыхание. Норма 20–40 с для не спортсменов, 40–60 с для спортсменов.
Таблица 1
Проба Штанге-Генчи
|
Пациент |
Курит (+)/не курит (-) |
АД |
ЧСС |
Проба Штанге |
Проба Генчи |
|
1 |
+ |
140/80 |
90 |
1:03 |
37сек |
|
2 |
- |
130/60 |
66 |
1:25 |
1:27 |
|
3 |
+ |
130/60 |
66 |
1:27 |
1:03 |
|
4 |
- |
120/70 |
72 |
1:35 |
40сек |
|
5 |
- |
110/60 |
60 |
1:08 |
29сек |
|
6 |
+ |
110/60 |
66 |
2:02 |
23сек |
|
7 |
- |
110/60 |
72 |
58 с |
1:47 |
|
8 |
+ |
140/60 |
78 |
53 с |
23сек |
|
9 |
+ |
110/70 |
78 |
1:30 |
39сек |
|
10 |
+ |
120/60 |
90 |
1:40 |
49сек |
|
11 |
- |
130/60 |
78 |
60 с |
38сек |
|
12 |
+ |
110/70 |
73 |
1:05 |
45сек |
|
13 |
+ |
120/80 |
80 |
1:00 |
35сек |
|
14 |
+ |
130/60 |
75 |
1:24 |
47сек |
Таблица 2
Проба Серкина (только некурящие)
|
Пациент |
1 этап 2 этап (после 20 приседаний) |
3 этап |
||||
|
Задержка дыхания на вдохе |
ЧСС |
Задержка дыхания на вдохе |
ЧСС |
Задержка дыхания на вдохе |
ЧСС |
|
|
1 |
60 с |
84 |
21 с |
132 |
37 с |
80 |
|
2 |
57 с |
66 |
20 с |
126 |
50 с |
66 |
|
3 |
1:14 |
60 |
26 с |
132 |
44 с |
66 |
|
4 |
2:01 |
90 |
50 с |
126 |
1:14 |
84 |
|
5 |
60 с |
78 |
25 с |
144 |
46 с |
72 |
Результаты исследования показали, что у курящих и некурящих пациентов молодого возраста (от 17 до 21 года) показатели функциональных проб находятся в пределах нормы и не зависят от течения и стадии пневмонии (табл. 1,2).
Наиболее важным диагностическим исследованием является рентгенография грудной клетки, поэтому диагностика ВП практически всегда предполагает обнаружение очагово-инфильтративных изменений в легких в сочетании с соответствующей симптоматикой инфекции нижних дыхательных путей. Ценность рентгенографии состоит не только в самом факте визуализации пневмонической инфильтрации, но и в оценке динамики патологического процесса и полноты выздоровления. Изменения на рентгенограмме соответствуют степени тяжести заболевания и могут служить ориентиром в выборе лечения. Рентгенологическим признаком пневмонии является инфильтративное, обычно одностороннее затенение легочной ткани, которое может быть очаговым, сливным, сегментарным (полисегментарным), долевым или тотальным. Рентгенологическое исследование проводится в двух проекциях – задне-передней и боковых [5].
Рентгенография органов грудной клетки не обладает абсолютной чувствительностью в визуализации очагово-инфильтративных изменениях в легких, поэтому в ряде случаев требуется проведение компьютерной томографии (рис. 1). Показаниями для КТ являются:
• у пациента с очевидной клинической симптоматикой пневмонии изменения в легких на рентгенограмме отсутствуют;
• при рентгенологическом исследовании больного с предполагаемой пневмонией выявлены нетипичные для данного заболевания изменения (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии, абсцесс легкого и др.);
• рецидивирующая пневмония, при которой инфильтративные изменения возникают в той же доле (сегменте), что и в предыдущем эпизоде заболевания;
• затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает 4 недели.
а б
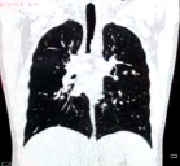
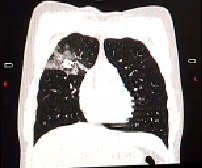
Изменение данных КТ до (а) и после (б) лечения
На рисунке (а) четко виден воспалительный процесс в верхней доле правого легкого. После проведенного лечения на рисунке (б) видно, что пневмония разрешилась.
Были проанализированы результаты клинического анализа крови. В большинстве случаев (80%), СОЭ – единственный показатель, отклоняющийся от нормы. При эффективной терапии наблюдается снижение СОЭ к концу лечения. Эритроциты, гемоглобин, тромбоциты остаются в норме у всех пациентов. У одного пациента в начале заболевания наблюдали повышение лейкоцитов до 15•109/л, и у двух – палочкоядерный сдвиг в лейкоцитарной формуле. В биохимических анализах обследуемых пациентов патологии не выявлено. В 57% случаев посев мазка из зева показал умеренный рост Str. haemoliticus. Троим пациентам в лечебных целях была проведена бронхоскопия с получением смывных вод, посев которых дал отрицательный рост микроорганизмов, что указывает на эффективность применяемой терапии. На основании полученных лабораторных данных можно сделать вывод, что клинический анализ крови является стандартным диагностическим исследованием. Лейкоцитоз более 10–12•109/л указывает на высокую вероятность бактериальной инфекции, а лейкопения ниже 4•109/л являются неблагоприятными прогностическими признаками заболевания. Биохимические анализы крови не дают какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на поражения ряда органов (систем), что имеет прогностическое значение. Для установления этиологии ВП проводится посев мокроты или мазка из зева. Поэтому, не исключено, что лабораторные показатели могут быть в норме [6].
Таким образом, можно сделать вывод, что диагноз пневмония ставиться на основании клинической картины, ряда инструментальных и лабораторных исследований. Проведенные в ходе исследования функциональные пробы показали, что у лиц молодого возраста заболевание не влияло на изменение функционального состояния дыхательной системы.
Библиографическая ссылка
Степанова А.А., Макеева А.В., Тумановский Ю.М. ХАРАКТЕРИСТИКА ФУНКЦИОНАЛЬНЫХ, РЕНТГЕНОЛОГИЧЕСКИХ И ЛАБОРАТОРНЫХ ПОКАЗАТЕЛЕЙ ПРИ ВНЕБОЛЬНИЧНЫХ ПНЕВМОНИЯХ У ЛИЦ МОЛОДОГО ВОЗРАСТА // Научное обозрение. Педагогические науки. 2019. № 5-4. С. 110-114;URL: https://science-pedagogy.ru/en/article/view?id=2235 (дата обращения: 30.05.2026).


 science-review.ru
science-review.ru