Основой для снижения перинатальной и младенческой смертности является совершенствование методов выхаживания детей, родившихся с очень низкой и экстремально низкой массой тела (ОНМТ, ЭНМТ). Внедрение современных перинатальных технологий, широкое использование методов интенсивной терапии в лечении недоношенных новорожденных привели к существенному увеличению выживаемости данной категории детей. По мере снижения неонатальной смертности детей с ОНМТ и ЭНМТ, все большее влияние на прогноз жизни и здоровья таких детей оказывают патологии органов дыхания. Синдром Вильсона-Микити занимает совершенно особое место среди респираторных заболеваний у детей, поражая в процессе лечения особый контингент пациентов (преимущественно глубоко недоношенных детей) с незавершенным процессом развития легких, являясь одновременно ятрогенией, проявлением альтерированного онтогенеза и хроническим заболеванием легких. Это обстоятельство необходимо учитывать при диагностике и дифференциальной диагностике патологии, составлении диагностической программы. Течение синдрома Вильсона-Микити, исходы заболевания и качество жизни пациентов в большей степени определяются развитием осложнений заболевания [1–3].
Синдром Вильсона-Микити возникает у недоношенных детей, рожденных раньше 32 недели беременности и не имеющих респираторный дистресс синдром. Патология развивается незаметно, в большинстве случаев в течении 2–3 недель и прогрессирует с увеличивающимися диспноэ, ретракцией грудной клетки и увеличением потребности в кислороде [4].
Заболевание поражает преимущественно недоношенных и детей с задержкой внутриутробного развития; этиология и патогенез не выяснены. Преполагают врожденную незрелость легочной ткани и врожденную гипертензию в системе легочной артерии [5].
Этиология этого состояния у недоношенных детей может быть обусловдена различными вирусными агентами, хронической аспирацией молока, задержкой бронхиальной секреции.
Имеет место увеличивающееся нарушение распределения воздуха с дисбалансом V / Q. Частота заболевания снижается в течение последних десяти лет в то время, как частота БЛД увеличивается. Возможно, что снижение частоты синдрома Вильсона-Микити связано с увеличением использования производных ксантина для предотвращения рецидивирующего апноэ недоношенных.
В отличие от прочих пневмопатий, синдром Вильсона-Микити начинается постепенно на 1 – 5-й неделе жизни. Появляются умеренная одышка (60 – 80 в минуту), цианотичный или серовато-цианотичный оттенок кожи. Иногда возникает кашель, аускультативно—разнокалиберные хрипы. Симптомы дыхательной недостаточности постепенно нарастают, формируется легочное сердце, в крови – дыхательный и смешанный ацидоз, гипоксемия [3,4].
Морфологический субстрат болезни: вздутие, утолщение или истончение межальвеолярных перегородок, фиброзные изменения в интерстициальной ткани [6].
Диагноз устанавливают при рентгенологическом обследовании в динамике: в начале заболевания – диффузная сетчатая инфильтрация легких и эмфизема в базальных отделах; позднее – грубый тяжистый легочный рисунок с мелкими округлыми вздутиями.
Первоначально рентген грудной клетки в норме, но билатеральные крупные полосатые инфильтраты с небольшими кистами начинают появляться на второй и третьей неделе. Кисты увеличиваются, и легкие становятся перераздутыми. Остеопения костей и иногда переломы ребер видны на рентгене.
Согласно Н. Grossman и соавт., выделяют 3 рентгенографические стадии синдрома Вильсона-Микити: острую, промежуточную, разрешение. В острую стадию на рентгенограммах органов грудной клетки, выполненных в момент возникновения клинической симптоматики, визуализировался двусторонний ретикулонодулярный или ретикулярный паттерн с маленькими круглыми прозрачными фокусами, придающими легким «пузырчатый» вид. Также общим признаком была генерализованная гипервоздушность. Через несколько недель или даже месяцев рентгенологическая картина изменяется. В промежуточную стадию появляются грубые полосовидные уплотнения, исходящие из корней легких, наиболее часто локализующиеся в верхних долях. В это время кистозные образования в основаниях легких увеличиваются и сливаются. Нижние доли становятся перерастянутыми, с повышенной прозрачностью, наблюдается уплощение диафрагмы. Полное разрешение и исчезновение рентгенологических изменений происходит в возрасте 3–24 мес. Клиническое выздоровление обычно наступает раньше, чем разрешение радиологических изменений, которые в некоторых случаях сохранялись в течение многих месяцев [1].
Лечение симптоматическое (оксигенотерапия, коррекция КОС, сердечные средства, при присоединении инфекций – антибиотики).
Большинство младенцев выживает и обычно достигает полного клинического выздоравления.Заболевшим детям может потребоваться дополнительный кислород в течение нескольких месяцев прежде чем заболевание полностью пройдет. Выжившие дети склонны к рецидивирующим эпизодам одышки, связанным с вирусной инфекцией в первые два года жизни.
Летальность при синдроме Вильсона – Микити достигает 70 % [5].
Представляем клинический случай синдрома Вильсона – Микити у новорожденного, который получал лечение в отделении патологии новорожденных областного перинатального центра г.Караганды.
Из анамнеза: новорожденный К. от первородящей женщины в возрасте 41 год, от 1 беременности. При проведении серологических исследований у матери обнаружены Ig G к вирусам краснухи и цитомегаловируса. Ребенок от преждевременных родов путем Кесарева сечения в сроке 32 недели с полной отслойкой нормально расположенной плаценты, с маловодием. Ребенок мужского пола весом 1320,0 грамм, ростом 39 см, с оценкой по шкале Апгар 6 -7 баллов.
Состояние новорожденного при рождении тяжелое, за счет гипоксического поражения ЦНС, на фоне недоношенности, внутриутробной гипотрофии. У ребенка имелись стигмы дизэмбриогенеза: плоское лицо, запавшая переносица, монголоидный разрез глаз, укороченные кисти, брахидактилия, низко расположенные ушные раковины. Голова гидроцефальной формы, БР размером 1,5×1,5 см. Гипотония, гипорефлексия. Кожные покровы розовые, периоральный цианоз. В легких дыхания ослабленное, единичные крепитирующие хрипы. Тоны сердца приглушены, ритмичные. Живот мягкий, безболезненный. Клинических признаков дыхательной недостаточности и симптомов поражения нижних дыхательных путей не отмечалось. Кислородотерапия не требовалась. Во время лечения в стационаре у ребенка отмечалась отрицательная динамика, ухудшение состояния с развитием кислородозависимости в возрасте 27 дней, сатурация O2 без дополнительного кислорода – 84–86 %.
В динамике: в возрасте 27 дней у ребенка наблюдались одышка, тахипноэ и цианоз, вначале слабо выраженные, постепенно усиливающиеся, в особенности при физической нагрузке – при плаче, кормлении. Состояние ребенка ухудшилось, за счет поражений ЦНС, незрелости, респираторных нарушений. При значительно выраженном диспноическом синдроме наблюдался втяжение яремной ямки, подложечной области и подреберий, шумное и стонущее дыхание, клиника дыхательной недостаточности, одышка 60 – 72 в минуту, в легких ослабленное дыхания, крепитирующие хрипы. Иногда ритм дыхания – приступами удушья, во время которых усиливается цианоз. Кормился через зонд. Кислородозависим.
Тоны сердца приглушены, ритмичные, систолический шум на верхушке в 5 точке. Живот мягкий безболезненный, периодически отмечается вздутие живота. Стул и диурез в норме.
Обследования: в общем анализе крови – анемия средней степени тяжести (Hb- 94 г/л), лейкоцитоз (44,6 • 109), палочкоядерный сдвиг (П 18 %), моноцитоз (М 31 %). Биохимические анализы крови в пределах допустимой нормы, результаты ИФА на ВУИ отрицательные. В общем анализе мочи умеренная протеинурия до 0,15 г/л.
Заключение НСГ: аномалия развития желудочковой системы. Врожденная гидроцефалия слева. Выраженное гипоксическое повреждение.
Заключение ЭХОКС: функционирующее открытое овальное окно, одноклапанный левый желудочек.
Заключение окулиста: ангиопатия сетчатки.
Проведено кариотипирование – выставлен синдром Дауна.
Ребенок консультирован профессором Кенжебаевой К.А. заключение: на основании клиники, ухудшение состояния ребенка на фоне лечения, нарастание респираторных нарушений, клиника дыхательной недостаточности, отрицательная рентген-динамика, наличие стигм дизэмбриогенеза позволяет выставлять синдрома Вильсона-Микити.
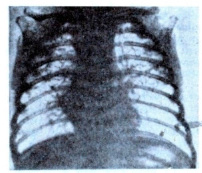
На обзорной рентгенограмме грудной клетки ребенка К. с синдромом Вильсона-Микити визуализирется тонкая сеточка, R-картина эмфиземы легких c усилениеv легочного рисунка в области корней
Ребенку выставлен клинический диагноз: Множественные пороки развития: синдром Вильсона-Микити, болезнь Дауна (трисомия по 21 паре аутосом), открытое овальное окно, одноклапанный левый желудочек, врожденная гидроцефалия.
Ребенок находился на лечении в реанимационном отделении областного перинатального центра г.Караганды. в возрасте 1 месяц 24 дня состояние ребенка ухудшилось, объективно: остановка дыхания, атония, арефлексия, адинамия. Дыхание: единичное по типу «гапс». Тоны сердца глухие, брадикардия. Проводились меры реанимации: интубация трахеи, ИВЛ мешком Амбу, непрямой массаж сердца. Меры реанимации оказались не эффективны, на фоне ИВЛ произошла остановка сердца.
В отделении проводилось лечение: кормился смесью Пре-Хумана; получал витамин Е, витамин А, внутривенно цеф III, эфепим курсом 10 дней, эуфиллин, ингаляции сальбутамолом, свечи Виферон.
Лечение было направлено на предотвращение бактериально-воспалительных осложнений (использовались антибактериальные средства); проводилась коррекция дыхательной недостаточности.
Таким образом, довольно редкое заболевание – синдром Вильсона-Микити- диагностировано в отделении патологии новорожденных ОПЦ г.Караганды. Мы считаем, что развитию синдрома Вильсона-Микити у ребенка в представленном случае способствовали фетопатии вследствие инфицирования матери вирусом краснухи и цитомегаловируса. Заболевание непосредственно связано с нарушением созревания и структурного развития альвеолярной ткани.
Библиографическая ссылка
Еримбетова Н.А., Рассохина Е.А., Кузнецов Г.А. КЛИНИЧЕСКИЙ СЛУЧАЙ СИНДРОМА ВИЛЬСОНА-МИКИТИ У НОВОРОЖДЕННОГО // Научное обозрение. Педагогические науки. 2019. № 5-4. С. 58-61;URL: https://science-pedagogy.ru/en/article/view?id=2224 (дата обращения: 24.04.2026).


 science-review.ru
science-review.ru