Scientific journal
Научное обозрение. Педагогические науки
ISSN 2500-3402
ПИ №ФС77-57475
THE CURRENT PICTURE OF THE INCIDENCE OF ENDOMETRIOSIS IN THE KIROV REGION IN THE PERIOD FROM 2012 TO 2016
Эндометриоз относится к гормонозависимым опухолям с нарушениями менструального цикла и гормонального фона. Трудно поддается лечению и может заканчиваться эндометриоидным раком.
Литературный поиск показал, что лечение не всегда достигает успехов, поэтому мы хотим обратить внимание на состояние этого заболевания в Кировской области.
Общество больше не может позволить себе игнорировать проблемы женщин, ставящие под угрозу их здоровье, качество жизни, создание полноценной семьи.
Особую обеспокоенность вызывает тот факт, что первые признаки заболевания (тазовая боль) появляются и становятся все более очевидными еще в подростковом периоде. Ранняя постановка диагноза и направление к соответствующему специалисту могут помочь пациенткам получить своевременную адекватную терапию эндометриоза, что имеет ключевое значение для профилактики дальнейшего его прогрессирования, сохранения репродуктивного здоровья и качества жизни в целом. Международная Ассоциация Эндометриоза, проведя очень важный опрос среди пациенток с диагностированным эндометриозом, установила, что примерно у 50 % участниц симптомы возникли в возрасте 24 лет, у 21 % – до 15 лет, а у 17 % – между 15 и 19 годами. В другом исследовании ретроспективный анализ динамики проявлений заболевания также выявил достаточно ранний средний возраст первичной манифестации эндометриоза – 15,9 года. В связи с этим эндометриоз называют «упущенным» заболеванием, поскольку в среднем проходит 7–8 лет от момента появления первых симптомов заболевания до постановки диагноза [1].
Материалы и методы исследования
Для выполнения данной работы использовали статистические данные различных сборников, отчетов, а в качестве метода использовали аналитическо-статистический с последующей публикацией полученных результатов.
По данным официальной статистики (Росстат, 2010), в 1999 году им страдали 218 из 100 тыс. женщин. Однако прошло 10 лет, и больных стало почти вдвое больше – заболеваемость выросла на 72,9 %.
При этом негативная тенденция сложилась не только в России, но и в мире, где эндометриоз вошёл в пятёрку самых распространённых гинекологических нарушений – сразу за доброкачественными заболеваниями шейки матки, расстройствами менструального цикла, воспалительными болезнями урогенитального тракта и бесплодием. В наши дни им болеет в среднем каждая 10-я женщина репродуктивного возраста, или 176 млн человек во всём мире [2].
В Приволжском федеральном округе заболеваемость эндометриозом составила в 2005 году 98,3 на 100 тыс., в 2006 году 110,5, в 2012 году 116,8 на 100 тыс. населения [3].
В Кировской области расчетный показатель заболеваемости эндометриозом составил в 2005 году 23,7, в 2006 году 29,3, а в 2012 году 35,4 на 100 тыс. населения [4].
Результаты исследования и их обсуждение
Эндометриоз – процесс, при котором за пределами полости матки происходит доброкачественное разрастание ткани, по морфологическим и функциональным свойствам подобной эндометрию [5].
Существуют три клинически отличные формы заболевания: эндометриоидные импланты на поверхности брюшины малого таза и яичников (перитонеальный эндометриоз), кисты яичников (эндометриомы) и солидные образования сложной структуры, включающие наряду с эндометриоидной тканью жировую и мышечно-фиброзную ткани (ректовагинальные эндометриоидные узлы); каждая из трех форм может обладать или не обладать тенденцией к инфильтративному росту.
Все три формы эндометриоза могут быть вариантами одного патологического процесса или характеризоваться различными механизмами развития, однако их общими гистологическими характеристиками являются: присутствие эндометриальных стромальных и эпителиальных клеток, персистирующие кровоизлияния в очаге и признаки воспаления [6].
Ключевые патогенетические звенья эндометриоза тесно взаимосвязаны и, помимо, ретроградной менструации включают: чрезмерную локальную продукцию эстрогенов, резистентность к прогестерону, воспаление и неоангиогенез, что не позволяет ингибировать патологический процесс на начальных стадиях и объясняет инфильтративный рост, инвазию в окружающие ткани с последующей их деструкцией и распространение поражений [7].
Клинические классификации эндометриоза:
1) по происхождению;
2) по глубине поражения;
3) по локализациям экстрагенитального эндометриоза.
Клинико-анатомические классификации эндометриоза тела матки, эндометриоидных кист яичников и ретроцервикального эндометриоза:
1. Классификация внутреннего эндометриоза:
cтадия I – патологический процесс ограничен подслизистой оболочкой тела матки;
cтадия II – патологический процесс переходит на мышечные слои;
cтадия III – распространение патологического процесса на всю толщу мышечной оболочки матки до ее серозного покрова;
cтадия IV – вовлечение в патологический процесс, помимо матки, париетальной брюшины малого таза и соседних органов.
Аденомиоз может быть диффузным, очаговым или узловым и кистозным. Характерное отличие от миомы матки – отсутствие капсулы и четких границ.
2. Классификация эндометриоидных кист яичников:
cтадия I – мелкие точечные эндометриоидные образования на поверхности яичников, брюшине прямокишечно-маточного пространства без образования кистозных полостей;
cтадия II – эндометриоидная киста одного яичника размером не более 5–6 см с мелкими эндометриоидными включениями на брюшине малого таза.
Незначительный спаечный процесс в области придатков матки без вовлечения кишечника;
cтадия III – эндометриоидные кисты обоих яичников (диаметр кисты одного яичника более 5–6 см и небольшая эндометриома другого). Эндометриоидные гетеротопии небольшого размера на париетальной брюшине малого таза. Выраженный спаечный процесс в области придатков матки с частичным вовлечением кишечника;
cтадия IV – двусторонние эндометриоидные кисты яичников больших размеров (более 6 см) с переходом патологического процесса на соседние органы – мочевой пузырь, прямую и сигмовидную кишку. Распространенный спаечный процесс.
3. Классификация эндометриоза ретроцервикальной локализации:
стадия I – эндометриоидные очаги располагаются в пределах ректовагинальной клетчатки;
стадия II – прорастание эндометриоидной ткани в шейку матки и стенку влагалища с образованием мелких кист и в серозный покров ректосигмоидного отдела и прямой кишки;
стадия III – распространение патологического процесса на крестцово-маточные связки, серозный и мышечный покров прямой кишки;
стадия IV – вовлечение в патологический процесс слизистой оболочки прямой кишки с распространением процесса на брюшину прямокишечно-маточного пространства с образованием спаечного процесса в области придатков матки, а также распространение процесса в сторону параметрия, вовлекая дистальные отделы мочевыделительной системы (мочеточники и мочевой пузырь) [5-8].
Эндометриоз с морфологической точки зрения не может быть отнесен ни к одному из общепатологических процессов, а именно: ни к опухолевому росту, ни к воспалению, ни к патологической регенерации (Коган Е.А., 2003).
Общие клинические проявления эндометриоза характеризуются следующими проявлениями: боль, особенно выраженная в предменструальном периоде и во время менструаций; бесплодие; пред- и постменструальные мажущие кровянистые выделения; увеличение накануне и во время менструаций размеров пораженных эндометриозом органов; регресс очагов эндометриоза во время беременности, в периоде лактации и в постменопаузальном периоде; длительное и обычно прогрессирующее течение; гиперполименнорея, менометроррагия; сексуальные дисфункции; психоэмоциональные нарушения.
Ведущими клиническими проявлениями эндометриоза являются болевой синдром и бесплодие.
К болевому синдрому относят: дисменорею – боли связанные с менструацией; диспареунию – боли связанные с половым актом; дисхезию – боли связанные с дефекацией; боли в области таза, не связанные с менструацией и/или половым актом [9].

Рис. 1. Сравнительная характеристика заболеваемости эндометриозом среди взрослых с 18 лет в Кировской области в 2012, 2015, 2016 годах. В период с 2012 по 2016 гг. в Кировской области среди взрослых наблюдается тенденция к росту заболеваемости эндометриозом. Если в 2012 году расчётный показатель заболеваемости составлял 35,4, то уже в 2016 г. – он составлял 54,4
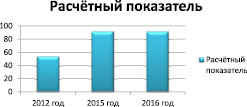
Рис. 2. Сравнительная характеристика заболеваемости эндометриозом среди трудоспособного населения в Кировской области в 2012, 2015, 2016 годах. Среди трудоспособного населения в Кировской области в 2012-2016 гг. наблюдается тенденция к росту заболеваемости эндометриозом. Если в 2012 году расчётный показатель составлял 53,8, то в 2015-2016 годах – 92, показатели не изменялись
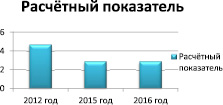
Рис. 3. Сравнительная характеристика заболеваемости эндометриозом среди населения старше трудоспособного возраста в Кировской области в 2012, 2015, 2016 годах. Среди женщин населения старше трудоспособного возраста наблюдается тенденция к снижению расчетного показателя заболеваемости эндометриозом. Если в 2012 году РП = 4,7 , то в 2016 = 2,9
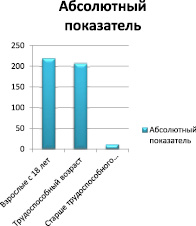
Рис. 4. Сравнительная характеристика абсолютных показателей заболеваемости эндометриозом в Кировской области в 2012 г.
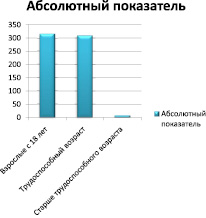
Рис. 5. Сравнительная характеристика абсолютных показателей заболеваемости эндометриозом в Кировской области в 2015-2016 гг.
Очевидно, что высокая заболеваемость и в 2012, и в 2015-2016 гг. наблюдается у женщин в возрасте старше 18 лет, также сохраняется высокий уровень заболеваемости у женщин трудоспособного возраста. Низкая заболеваемость характерна для женщин в возрасте старше трудоспособного.
Диагностика эндометриоза
Тщательный анализ жалоб пациентки и традиционный гинекологический осмотр позволяют лишь предположить наличие эндометриоза, для подтверждения диагноза в большинстве случаев требуется углубленное обследование. На начальном этапе бимануальное гинекологическое обследование остается одним из наиболее важных методов диагностики эндометриоза, поскольку позволяет выявить опухолевидное образование в области придатков матки, уплотнения в позадишеечной области и болезненность стенок малого таза. При эндометриозе влагалищной части шейки матки видны эндометриоидные очаги различной величины и формы (от мелкоточечных до кистозных полостей диаметром 0,7–0,8 см, темно-красного цвета). Кольпоскопия позволяет диагностировать эндометриоз слизистой оболочки дистальной части канала шейки матки. При локализации эндометриоза в слизистой оболочке проксимальной части канала шейки матки может быть полезной цервикоскопия, произведенная с помощью фиброгистероскопа. При подозрении на вовлечение в патологический процесс кишечника, мочевого пузыря и параметрия целесообразно выполнить ректороманоскопию, колоноскопию, экскреторную урографию и/или цистоскопию по показаниям.
В крови и перитонеальной жидкости больных эндометриозом повышается концентрация онкоантигенов, в том числе CA125, являющегося фактором, специфичным для аденокарциномы яичника. Концентрация этого маркера в крови здоровых женщин, составляет в среднем 8,3 Ед/мл, при эндометриозе − 27,2 Ед/мл и в 99 % случаев не превышает 35 Ед/мл. Однако согласно последним данным (World Endometriosis Society, 2011), хотя специфичность определения этого маркера при эндометриозе составляет 97 %, чувствительность − лишь 27 %. Ценность определения этого маркера снижается при сопутствующих гнойно-воспалительных процессах.
Содержание раково-эмбрионального антигена (РЭА) в сыворотке крови здоровых женщин составляет в среднем 1,3 нг/мл и в норме не должно быть более 2,5 нг/мл. Уровень этого онкомаркера повышается при эндометриозе, раке шейки матки, эндометрия, яичников и вульвы. У больных эндометриозом среднее значение этого онкомаркера составляет 4,3 нг/мл.
В ФГБУ НЦАГиП им. В. И. Кулакова Миздрава РФ разработана методика сочетанного определения важнейших онкомаркеров: СА-125, РЭА и СА-19-9 для наиболее точного мониторинга их содержания у больных с эндометриозом до, после операции и на фоне гормонального лечения. Доказано, что повышение уровня маркеров – прогностический признак рецидива эндометриоза, обнаруживаемый за 2 мес. до появления его клинических симптомов, что позволяет своевременно начать лечение – т.е. только с целью мониторинга за течением заболевания.
В настоящее время для диагностики эндометриоза используются такие методы как ультразвуковая диагностика, спиральная компьютерная томография и магнитно-резонансная томография.
В клинической практике диагностики эндометриоза визуальный осмотр малого таза и брюшной полости в ходе лапароскопии является «золотым стандартом». Однако все классификации эндометриоза субъективны и плохо коррелируют с болевым синдромом, хотя могут давать ценную информацию для прогноза бесплодия и результатов лечения. Гистологическая верификация эндометриоза, если ее выполнение возможно, является обязательной. Положительные результаты гистологического исследования подтверждают наличие заболевания, но отрицательный ответ (при отсутствии технически возможной для проведения биопсии) не исключает существования эндометриоза.
Лечение
Трудности, с которыми врач сталкивается при выборе метода лечения пациенток с эндометриозом, определяются многими факторами: не изученные до конца этиология и механизмы формирования боли; отсутствие надежных критериев объективной оценки интенсивности боли; широкое разнообразие клинических проявлений; отсутствие высокоспецифичных и высокочувствительных неинвазивных диагностических маркеров; резко негативное влияние на качество жизни и жизненную продуктивность в целом; тенденция к вовлечению в патологический процесс окружающих тканей и органов в случае персистирования заболевания; недостаток доказательных данных, касающихся оценки эффективности медикаментозного лечения по сравнению с плацебо и другими методами лечения; достаточно ограниченный круг существующих методов лечения.
Задачи лечения эндометриоза состоят в следующем:
– удаление очага эндометриоза;
– уменьшение интенсивности болей;
– лечение бесплодия;
– предотвращение прогрессирования;
– профилактика рецидивов заболевания, что уменьшает необходимость выполнения радикального оперативного вмешательства и позволяет сохранить репродуктивную функцию женщин.
Поскольку до сих пор не разработана универсальная медикаментозная терапия эндометриоза, она является неспецифической, нацелена в основном на уменьшение выраженности имеющихся симптомов и подбирают ее индивидуально, исходя из характеристик и потребностей каждой пациентки. Эндометриоз нередко характеризуется персистирующим рецидивирующим течением, поэтому особое внимание при выборе лечения следует уделять не только его эффективности, но и долговременной безопасности и переносимости, в связи с тем что может понадобиться достаточно длительная терапия [10].
Выводы
1. При исследовании удалось убедительно доказать, что наблюдается тенденция к росту заболеваемости эндометриозом среди взрослого населения с 18 лет и населения трудоспособного возраста, а среди населения старше трудоспособного возраста наблюдается тенденция к снижению заболеваемости (рис. 5), что подтверждает участие гормонального фактора в данном вопросе.
2. Профилактика здорового образа жизни у девушек должна быть направлена на сохранение женского здоровья и гормонального зеркала прежде всего, так как только у здоровой женщины может родиться здоровый ребенок.
3. Здоровая женщина – здоровая нация.
Библиографическая ссылка
Шитова М.С., Шишкина А.А., Колосов А.Е., Мильчаков Д.Е. СОВРЕМЕННАЯ КАРТИНА ЗАБОЛЕВАЕМОСТИ ЭНДОМЕТРИОЗОМ В КИРОВСКОЙ ОБЛАСТИ В ПЕРИОД С 2012 ПО 2016 ГГ. // Научное обозрение. Педагогические науки. 2019. № 4-4. С. 39-44;URL: https://science-pedagogy.ru/en/article/view?id=2139 (дата обращения: 17.05.2026).


 science-review.ru
science-review.ru