Scientific journal
Научное обозрение. Педагогические науки
ISSN 2500-3402
ПИ №ФС77-57475
SOCIAL AND PSYCHOLOGICAL FACTORS OF THE COMPLIANCE OF NEUROLOGIC PATIENTS
Взаимодействие пациента с его микросоциальной средой, включающее семью, друзей, коллег, соседей по больничной койке и т.д., является одним из значимых факторов, который влияет на комплаентность пациента. Болезнь одного из членов семьи подрывает стабильность, требует создания для больного режима приема препаратов, перераспределение обязанностей, заставляет менять планы на будущее. Семья выполняет защитную и посредническую функцию между индивидом и обществом для решения важных для здоровья вопросов. Облегчение течения заболевания зависит от того, какое у семьи отношение к лекарственной терапии, назначениям врача, насколько преодолеваются негативные стереотипы поведения в отношении оказания медицинской помощи. В данной ситуации перед врачом ставится задача правильно истолковать членам семьи суть заболевания, возможные негативные последствия и необходимость их участия в процессе лечения. Клинический опыт демонстрирует нам, что в случаях, когда активен сам пациент, активное участие в реабилитационном процессе принимают его родные и близкие, восстановление нарушенных функций происходит быстрее и в более полном объеме. Это объясняется в значительной степени тем, что различные занятия, например, кинезотерапия и бытовая реабилитация, занятия по восстановлению речи происходят в довольно ограниченном временном промежутке: 1 раз в день по 40-60 минут и обычно только в рабочие дни (т.е. 5 раз в неделю). Методисты ЛФК, логопеды, эрготерапевты дают «домашнее задание» и от мотивации и активного поведения больного, его родных (или сиделок) зависит качество их выполнения. К задачам реабилитологов относится полное и подробное информирование членов семьи о перспективах восстановления и их роли в реабилитации больного, объяснение родственникам, что они должны создавать условия для различных занятий, для восстановления старых и развития новых увлечений, привлекать больного члена семьи к посильной для него работе по дому. Необходимо, чтобы специалисты разъясняли лицам, ухаживающим за пациентом цель и методику занятий, объясняли необходимость дополнительных занятий в свободное время и в выходные дни [1,2,3,4,5].
Снижение активности, зачастую наблюдающееся у пациентов, перенесших критические поражения головного мозга, вызвано развитием различных патологических синдромов. К ним относятся: апатия, наблюдающаяся у более чем 20% больных, которая связана с эмоционально-волевыми и когнитивными нарушениями; выраженные медицинские патологии, развившиеся на фоне тяжелого поражения мозга; астенический синдром; негативизм [6,7].
При наличии такого синдрома, как гипоактивность, наряду с психотерапевтическими и медикаментозными мероприятиями большую роль в преодолении подобного состояния имеют родные и близкие больного. Помимо дополнительных занятий кинезотерапией и восстановлением речи уже на самых ранних этапах велика роль семьи в обучении навыкам самообслуживания (если они утрачены): принятию пищи, личной гигиене, пользованию туалетом, одевании. Наряду с этим, со стороны родных и близких часто встречается неадекватная реакция по отношению к больному: можно наблюдать гиперопеку, предупреждение каждого шага больного, что делает его пассивным, а не активным участником процесса восстановления, уменьшает его самооценку, в иных случаях наблюдается негативное пессимистическое отношение со стороны родных к возможностям реабилитации, что легко «усваивается» и самим больным. Вот поэтому работа с семьей является важным звеном в реабилитации больных. К её обязанностям относятся: корригировать отношения родных с больным; способствовать тому, чтобы в изменившейся ситуации больной смог занять достойное место в семье; добиться заинтересованности членов семьи в принятии участия в реабилитационном процессе [8,9].
Оказание помощи семье, где есть больной человек, следует начинать с установления доверительных отношений и эмпатии, другими словами, обеспечивать эмоциональную поддержку. Эмоциональная поддержка для пациента - это принятие его родственниками, медицинским персоналом, пациентами, признание его личностной, человеческой ценности и значимости не зависимо от того, какими качествами он обладает, болен он, или здоров; пациент принимается таким, каков он есть, несмотря на то, что он может отличаться от других. В работе с семьей необходимо обратить внимание на влияние больного члена семьи на всю семью, а также меру воздействия семейного окружения на больного. При заболевании одного члена семьи, медработник, который работает с этой семьей, обязан наблюдать за состоянием здоровья и жизнедеятельностью всей семьи. Он следит за тем, как семья влияет на проявления заболевания. Это один из главных принципов семейной медицины: заболевание рассматривается не само по себе, а в связи с функцией всей семьи.
Необходимо всегда интересоваться отношением к больному других членов семьи, близкими родственниками больного, их занятиями, работой, учебой, даже при их отсутствии во время визита. По тому, как пациент описывает свое состояние, нужно оценивать отношение других членов семьи к его болезни, определять, собираются ли они помочь больному и что они думают о причинах болезни [10, 11, 12, 13].
Больной человек, оставшись наедине со своими проблемами, ощущает себя совершенно отъединенным. Необходимо дать понять пациенту, что он не одинок в своем горе. Надо дать совет близким, о том каким образом можно уделять больному больше внимания и заботы. Помочь больному психологически справиться со своим недугом можно также, предложив ему увлекательное занятие. Семья – играет важную роль и служит основным, а иногда и единственным источником социальной поддержки пациента [14, 15, 16].
Исследование было проведено в период с 14.03.2017 по 5.04.2017 на базе ГБУЗ «Волгоградская областная больница №3» г. Волгограда. Государственное бюджетное учреждение здравоохранения Волгоградская областная клиническая больница №3 (ВОКБ, Волгоград) (ГБУЗ «Волгоградская областная больница №3, Волгоград»), является лечебно-диагностическим и консультативным центром. Оказывает амбулаторно-поликлиническую (как плановую, так и экстренную), и круглосуточную - стационарную, соответствующую самым современным медицинским стандартам, помощь как жителям собственного, так и других регионов. На базе учреждения так же оказывается высокотехнологичная медицинская помощь.
Волгоградская областная больница № 3, Волгоград оснащена современным лечебным и диагностическим медицинским оборудованием. В учреждении постоянно внедряются достижения современной науки и техники, профилактические методики. Обслуживание ведут высококвалифицированные специалисты. На базе учреждения созданы все условия для оказания различных видов медицинской, организационно методической и консультативной помощи.
В неврологическом отделении ГБУЗ «Волгоградская областная клиническая больница №3» г. Волгограда проводится исследование и лечение неврологических заболеваний. Цель исследования: в данной статье – исследовать социально-психологические факторы комплаенса неврологических больных
Методы исследования: Для осуществления поставленной цели мы провели анкетирование на основе изученных факторов комплаентности с целью решения следующих задач:
1) выявить социально-демографические факторы, обуславливающие низкую приверженность лечению (пол, возраст, наличие работы, образования и семьи, материального благосостояния, вредные привычки);
2) определить уровень знаний пациентов о заболевании в зависимости от уровня образования;
3) изучить особенности формирования информационной среды неврологических больных;
4) исследовать характер отношения к своему заболеванию и степени приверженности к лечению;
5) определить влияние социального окружения на комплаенс неврологических больных.
Гипотеза данной статьи: комплаентность пациентов с неврологическими заболеваниями зависит от степени их осведомленности о заболевании, активного взаимодействия с врачом и включенности в реабилитационный процесс членов семьи.
В опросе принимали участие 60 респондентов с различными заболеваниями нервной системы (эпилепсия, мигрень, детский-церебральный паралич, рассеянный склероз, парез нижних конечностей) в возрасте от 18 до 56 лет. По социальному статусу пациенты распределились следующим образом: среднее образование имели 5 человек, среднее специальное образование — 18, высшее образование — 37. Проведенное исследование является одноцентровым, т.е. проведено на базе одного лечебного учреждения. Анкета содержала как альтернативные вопросы, в которых респонденту предлагается выбрать только один из ответов, так и «вопросы—меню», в которых респонденту предлагается набор ответов с правом выбора нескольких. Вопросы, представленные в анкетировании, выявляют установки по отношению к заболеванию, лечению, рекомендациям врача, уровень информированности пациентов о заболевании и способах его лечения, отношение окружающих к процессу лечения и заболеванию и их влияние на комплаенс [17, 18, 19, 20].
Процедура разработки вопросов анкетирования предусматривала получение информации о пациентах, их информированности об их заболевании и способах лечения, участие социального окружения в процессе реабилитации неврологических больных через оценку влияния факторов комплаентности.
На этапе создания вопросов анкетирования главной задачей явилось обеспечение его содержательной валидности, под которой подразумевается репрезентативность содержания заданий теста в отношении измеряемых явлений.
В ходе социологического исследования было опрошено 60 респондентов:
1. Из них: 40% - мужчин 60% - женщин
2. Возрастная структура мужчин 18-27 лет – 41% 28-37 лет– 25% 38-47 лет – 25%
Возрастная структура женщин
18-27 лет – 28% 28-37 лет – 22% 38-47 лет – 33% 48-56 лет - 17%
В итоге среди опрошенных преобладают лица молодого и зрелого возраста.
В целях обобщения выводов по проведенному анкетированию, вопросы были разделены на блоки.
1. Первый блок создан с целью выявления установок к лечению, уровню своего здоровья (сюда относятся первые три вопроса анкетирования)
На вопрос самостоятельной оценки уровня своего здоровья, большинство ответили «средний уровень», тем самым можно сделать вывод о существовании угроз, которые вызывают болезнь, но они с успехом могут быть подавлены, (рис. 1).
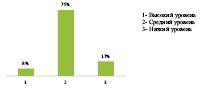
Рис. 1 Оценка уровня своего здоровья
Когда мы спросили о регулярности посещения врача, большинство опрошенных ответили «1 раз в 6 мес и чаще». Отсюда видно, что пациенты неврологического отделения внимательно относятся к своему здоровью.
2. Второй блок вопросов разработан для учета степени информированности пациентов неврологического отделения о заболевании и методах его лечения.

Рис. 2 Информационная среда пациентов неврологического отделения
На основе ответов на предложенные вопросы, мы выяснили, что большинство респондентов склоны доверять в большей степени врачам, которые подробно информируют их о заболевании и назначенной терапии, но отвечая на вопрос «Откуда вы получили/ получаете информацию о вашем заболевании?» только половина опрошенных были полностью проинформированы их лечащим врачом. Отсюда можно сделать вывод либо о халатном отношении врачей к своим обязанностям, либо о
невнимательности и недоверии пациентов к врачам. К сведению, пациенты также прибегают к другим источникам информации, что в свою очередь, провоцирует информационный конфликт, расхождение между найденным материалом и объяснениями врача.
Так, анализируя ответы на вопросы, предложенные нами в данном блоке, можно заметить, что большинство опрошенных получили информацию о своем заболевании от врача и удовлетворены работой медицинского персонала, считая, что достаточно проинформированы о самом заболевании, последствиях его течения и методах лечения.
3. Перечень вопросов, предложенных нами в третьем блоке, рассматривает взаимоотношение пациентов с членами семьи и оценивает уровень влияния семьи на ход лечения. Так, мы спросили «Вы считаете взаимоотношения в Вашей семье..», на что большинство опрошенных ответили «Благоприятные: стабильные, каждый выполняет свои функции»», что показывает любовь и ощущение поддержки больных со стороны семьи, а это в свою очередь играет немаловажную роль для успешного хода лечения и скорой реабилитации,(рис3).

Рис. 3. Оценка взаимоотношений в семьях с неврологическим больным
Основываясь на данные о поддержке, которую оказывают пациентам, мы рассмотрели влияние социального окружения на их эмоциональное состояние. Так, у пациентов, которые ощущают поддержку со стороны своей семьи, отсутствует чувство тревоги и страха, тем самым комплаентность повышается и пациент становится открытым для эффективного взаимодействия с окружающими и врачом для достижения положительных результатов лечения.

Рис. 4 Количественная характеристика неврологических больных, испытывающих/не испытывающих чувство тревоги и страха в зависимости от наличия поддержки семьи
Таблица 1
Оценка уровня комплаентности пациентов неврологического отделения, которые получают необходимую поддержу и не испытывают чувства тревоги и страха
|
Уровни комплаентности |
Социальная комплаентность |
Психологическая комплаентность |
|
Низкий |
0% |
0% |
|
Средний |
20% |
30% |
|
Высокий |
80% |
70% |
Разделив всех респондентов на две группы по критерию: роль социального окружения в формировании комплаенса неврологических больных, можно сделать вывод о значимости для пациентов участия их семьи в реабилитационном процессе. Так, у пациентов, которые ощущают поддержку со стороны членов семьи (35 опрошенных), уровни комплаентности могут быть отражены следующим образом (таб.1):
И наоборот, выявив среди респондентов тех, которым поддержка не оказывается (25 опрошенных), делаем следующие выводы (таб.2):
Таблица 2
Оценка уровня комплаентности пациентов неврологического отделения, которым не оказана поддержка со стороны членов семьи
|
Уровни комплаентности |
Социальная комплаентность |
Психологическая комплаентность |
|
Низкий |
80% |
70% |
|
Средний |
20% |
30% |
|
Высокий |
0% |
0% |
Наибольшая часть опрошенных чувствует поддержку со стороны семьи в результате активного взаимодействия её членов с лечащим врачом и медицинским персоналом. Также немаловажное значение имеет наблюдение окружающих за строгим соблюдением рекомендаций врача пациентом и участие в этом процессе.

Рис. 5. Помощь, которую оказывает семья неврологическим больным В то же время, пациенты чувствуют возможность получения поддержки, с целью избавления от страха и испуга от заболевания, со стороны близких, делясь с ними своими мыслями и переживаниями.
4. Блок создан с целью оценки отношения пациента к приему им лекарственных препаратов, осознание им ответственности за данный процесс и в случае не соблюдения рекомендаций врача, выявление возможных причин данного явления.
Формирование уровня комплаенса в значительной мере зависит от эффективности и переносимости лекарственных средств. Неэффективность предшествующего лечения существенно снижает уровень комплаенса.
Так, на вопрос «Забывали ли Вы когда-либо принять препараты?» единогласно ответили «Да». Мы можем предположить, что это вызвано внешними факторами и ритмом жизни, в ходе которого люди нередко забывают о себе и о своем здоровье.
Была выявлена проблема, констатирующая тот факт, что пациенты не хотят принимать препараты, в связи тем, что они не видят желаемого результата, забывая о том, что в большинстве случаев результат проявляется только после длительного приема лекарственных средств.
С целью учета мнения респондентов, мы спросили «Какие действия могли бы способствовать, по вашему мнению, аккуратному соблюдению вами всех врачебных назначений (прием всех лекарств в назначенных дозах, соблюдение диеты, режима и т. д.)? Подсчитывая количество ответов на предложенные нами варианты, выявлено, что мотивирующими являются: во-первых, предоставление подробной информации о заболевании и методах его лечения; во-вторых, снижение цен на лекарственные препараты и, наконец, устранение недостатков в организации медицинской помощи.

Рис. 6 Перечень действий, которые способствуют соблюдению рекомендаций врача
В целом, пациенты неврологического отделения ГБУЗ «Волгоградская областная клиническая больница №3» г. Волгограда представляют собой группу людей с высокой мотивацией на поддержание своего здоровья, на скорейшее выздоровление и средним уровнем комплаентности, принимая поддержку со стороны членов своей семьи и прислушиваясь к своему лечащему врачу. Но не исключается и то, что они также отстаивают свое видение проблемы, исходя из своих личных убеждений, и принимают только ту информацию, которая совпадает с их аргументацией.
Практические рекомендации
1. Следует выявлять уровень комплаентности на начальных стадиях заболевания, так как он является значимым фактором успешной терапии.
2. В программу лечения необходимо включить беседу, где врач доступным образом объяснит пациенту симптоматику заболевания, методы лечения, ход терапии и возможные последствия несоблюдения рекомендаций.
3. Также, следует обратить внимание на психологические и социальные факторы, которые не дают пациенту следовать в полной мере рекомендациям врача.
4. И, исходя из всех вышеперечисленных рекомендаций, необходимо создавать и удерживать мотивацию к лечению длительное время.
Итак, проблема комплаентности в последнее время приобретает всё большее влияние в связи с ростом количества хронических заболеваний. Результатами низкой комплаентности в процессе лечения часто становятся такие проблемы как неэффективность проводимой терапии, развитие осложнений, частое изменение назначенного лечения, что приводит к полипрогмазии. Самым главное минусом низкой комплаентности пациентов является обострение взаимного непонимания врача и пациента, потеря интереса врача к пациенту и снижение доверия больного к назначенной терапии и к медицине вообще. В большинстве случаев понятие комплаентности отражается в медицинской литературе, не учитывая его психологическую основу.
В связи с этим необходимо рассматривать комплаентность через факторы, которые могут оказывать влияние. К ним относят: социальные, психологические, терапевтические, клинические. Так как, до сих пор не существует единого фактора оценки комплаенса, необходимо проводить исследование, учитывая личностные особенности пациентов на основе изученных факторов. Неизменно упоминается семья больного, как важный фактор, формирующий и поддерживающий комплаентность неврологических больных. Установлен высокий уровень корреляции между высоким уровнем комплаенса и наличием и уровнем семейной и социальной поддержки. Основываясь на результатах исследования, на начальных стадиях заболевания необходимо проводить доверительные беседы с пациентом о сути заболевания и диагностике лечения с целью устранения непонимания пациентом сути заболевания и хода терапии. Эффективным является процесс лечения, который включает в себя два момента: 1) реабилитацию на индивидуальном уровне, предполагающую диагностику и коррекцию собственных неадекватных установок больного и 2) реабилитацию на социальном уровне, которая состоит в создании благоприятных условий для успешной социальной адаптации больного и связана с коррекцией существующих отрицательных установок по отношению к больному со стороны общества.
Библиографическая ссылка
Пархоменко А.Н., Умбеткалиева А.Х. СОЦИАЛЬНО-ПСИХОЛОГИЧЕСКИЕ ФАКТОРЫ КОМПЛАЕНСА НЕВРОЛОГИЧЕСКИХ БОЛЬНЫХ // Научное обозрение. Педагогические науки. 2017. № 6-1. С. 97-103;URL: https://science-pedagogy.ru/en/article/view?id=1703 (дата обращения: 25.05.2026).


 science-review.ru
science-review.ru